不育症相談
流産や死産を繰り返すことは大変辛いものです。適切な検査や治療を行いながら、その原因に向き合い、夫婦で支えあっていくことが大切です。辛い気持ちを1人で背負い込まず、まずは当院へご相談下さい。
流産を繰り返す方へ
1. はじめに
流産は妊娠の約15%程度に起こり、妊娠歴のある女性の約35-40%が流産を経験します。流産を2回繰り返したした場合を反復流産、3回以上繰り返した場合を習慣流産といいます。それぞれ頻度は約5%、約1%です。また、日本では2回以上の流産・死産の経験がある場合を不育症と定義しています。不育症の頻度は約5%といわれています。流産率は女性の年齢とともに上昇し、40歳代では約40%まで上昇します。そのため、年齢を重ねるほど流産を繰り返す割合は上昇します。
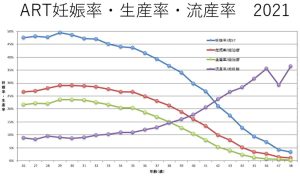
「2021年ARTデータブック日本産科婦人科学会」
妊娠初期の流産の受精卵の偶発的な染色体異常が最も多く、約80%とされています。その他の不育症の原因に、血栓性素因、甲状腺機能異常、子宮の形態異常、免疫学的寛容の異常、夫婦の染色体異常などがあるといわれています。検査を行っても原因が特定できない場合もあります。これらの原因がわかれば、治療により流産を回避できる可能性があります。
2. 流産の主な原因
表に示しますように、抗リン脂質抗体症候群、子宮形態異常、カップルの染色体異常(均衡型転座や逆位など)、胎児の染色体異数性、甲状腺機能異常、凝固異常症(第Ⅻ因子欠乏症・プロテインS欠乏症・プロテインC欠乏症)、糖尿病、免疫因子、原因不明などがあります。
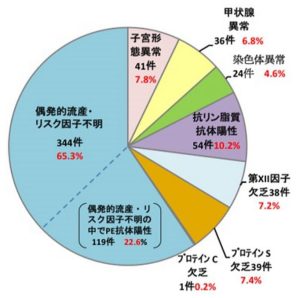
AMED 研究 不育症の原因解明、予防治療に関する研究を基にした不育症管理に関する提言 2019 厚生労働省研究班
過去の報告では50%以上が原因不明と考えられてきましたが、その理由は最も頻度の高い胎児の染色体検査が行われないことが多いためで、すべての流産に対して研究的にこれを調べた482組のカップルの原因分布では41%と最も高頻度でした。50%という報告もあります。
不育症の方は、これらの原因に対する治療を行うことで、妊娠・出産まで早くたどり着ける可能性があります。また、原因不明の患者さんでも、2回流産のカップルの約80%、3回の約70%、4回の約60%、5回の約50%の方が次の妊娠で出産にいたっています。また、夫婦染色体異常や子宮形態異常が原因でない夫婦の85%が累積的に出産しています。まずは不育症の原因を検索することは重要です。
3. 不育症の検査
先ほどお話しした原因を調べるために、当院では次のような検査を案内しています。
(1)染色体検査
(2)甲状腺機能検査
(3)血栓性素因検査
- 抗リン脂質抗体症候群検査
- プロテインC/S活性
- 第12因子
- ネオセルフ抗体
(4)免疫機能検査
- Th1/Th2細胞
- Th17/制御性T細胞(Treg))
- ビタミンD
(5)子宮内腔の検査
- 子宮鏡検
- MRI検査
- 子宮内フローラ検査(EMMA/ALICE)
- 子宮内膜炎(CD138)検査
これらの検査は保険適応で行うものと、自費診療で行うものがあります。
4. 治療法
原因に応じて以下の様な治療を提案しています。
- 染色体検査・・・ 着床前染色体検査(PGT-A・PGT-SR)
- 甲状腺機能検査・・・ 内科と連携し内服治療
- 血栓性素因検査・・・ 低用量アスピリン内服やヘパリン療法
- 免疫機能検査・・・ タクロリムス療法やビタミンD内服
- 子宮内腔の検査・・・ 子宮鏡手術や抗生剤内服など
当院では、原因に応じてこれらの治療をお勧めしています。
これらの治療は保険適応で行うものと、自費診療で行うものがあります。
着床不全について
1. はじめに
体外受精において、40歳未満の方が良好な受精卵(胚)を3-4回以上移植した場合、80%程度の方が妊娠されます。そのため、良好な胚を複数回移植しても妊娠しない場合を「反復着床不全」といいます。年齢により移植回数と妊娠する割合には差があり、海外からは年齢分布と着床前検査の有無で以下のようなデータが報告されています。35歳未満の方は3回目の移植、35歳~39歳が4回目の移植、40歳以上の方は6回目の移植で60%以上の方が着床します。しかし、着床前遺伝学的検査(PGT)を行うことで、40歳未満の方は1回目で60%以上、40歳以上でも2回目までの80%以上の方が妊娠されています。
この様に、背景や治療によって、妊娠までの期間を短縮でき、早く結果につながることがわかっています。最近ではこのデータをもとに、下表の下線部分までに妊娠が得られない方を着床不全と診断する考えもあります。
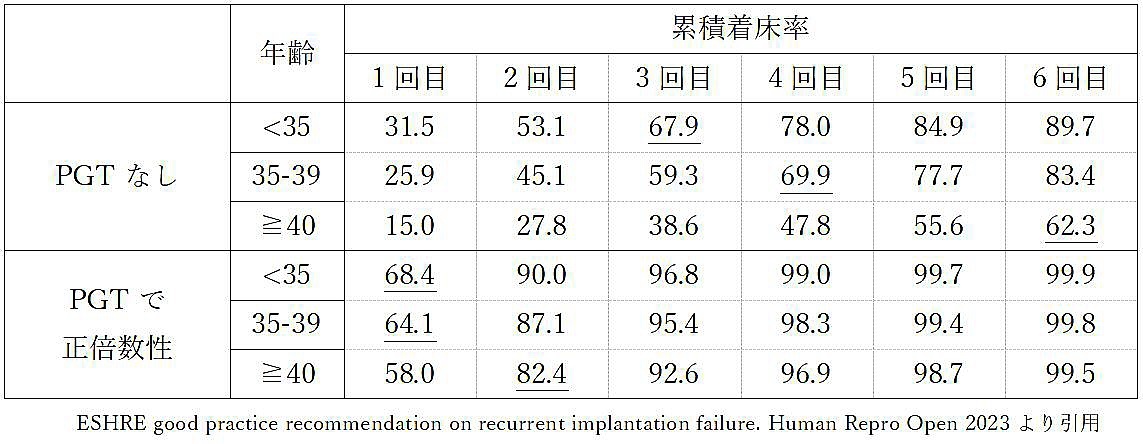
着床不全の原因として
- 受精卵の問題
- 子宮内環境の問題
- 受精卵を受け入れる免疫寛容の異常
などがあります。原因に応じて治療ができる可能性があり、当院では以下の様な検査を行っています。
2.反復着床不全に対する検査
1. 子宮内腔の検査
- 子宮鏡検査
- 子宮内フローラ検査(EMMA/ALICE)
- 子宮内膜炎(CD138)検査
- 着床の窓(ERA,ERPeak)
2. 血液検査
- 染色体検査
- 血栓性素因(抗リン脂質抗体症候群、プロテインC/S欠乏症、第12因子欠乏症、ネオセルフ抗体)
- 甲状腺機能検査
- 免疫機能検査(Th1/Th2細胞、ビタミンD)
反復着床不全の方に、流産や死産を繰り返す反復着床不全と関与する血栓性素因や甲状腺疾患を認める方が多く、妊娠してもそのまま流産となることがあります。このため、着床不全の検査に合わせて不育症検査も併せて行うことをおすすめしています。
また、検査の内容によって保険適応のものと自費診療のものがあります。
3.反復着床不全に対する治療法
当院では反復着床不全の方に、以下のような治療を提案しています。
- 着床前遺伝子検査
- 抗凝固療法(低用量アスピリン・ヘパリン)
- 子宮内フローラ改善(抗生剤やサプリメント)
- 子宮鏡手術(内膜ポリープ切除など)
- レーザーアシストハッチング
- ヒアルロン酸含有培養液
- SEET
- 子宮内膜スクラッチ
- アルギニン内服
- ビタミンD内服
- タクロリムス療法
- 移植時期の調整
これらの治療の内容によって保険適応のものと自費診療のものがあります。